
Отправьте заявку и мы свяжемся с Вами в ближайшее время
Нажимая на кнопку «Получить консультацию» вы принимаете политику конфиденциальности
Первичный гиперпаратиреоз: формы, лечение
Первичному гиперпаратиреозу характерны допустимо верхние показатели кальция в крови или значительное превышение нормы. По распространённости это эндокринное заболевание одно из самых часто встречаемых после сахарного диабета. Ежегодная статистика выявления первичной формы достигают 0,4-18,8%. У женщин патология развивается гораздо чаще, чем у мужчин. В основном это происходит в первые десять лет после наступления менопаузы.
Чрезмерная секреция околощитовидными железами паратгормона (ПТГ) со временем приводит к ухудшению функциональности практически всех органов и систем организма, что влечёт за собой инвалидизацию человека и преждевременный летальный исход. Первичный гиперпаратиреоз в некоторых случаях протекает как самостоятельное заболевание, а иногда возникает на фоне уже имеющихся эндокринных патологий. В следствие чего ранняя диагностика производится крайне редко. Идентификация заболевания затруднена смешанной картиной проявлений, присущих сразу нескольким патологическим процессам в организме.
Чрезмерная секреция околощитовидными железами паратгормона (ПТГ) со временем приводит к ухудшению функциональности практически всех органов и систем организма, что влечёт за собой инвалидизацию человека и преждевременный летальный исход. Первичный гиперпаратиреоз в некоторых случаях протекает как самостоятельное заболевание, а иногда возникает на фоне уже имеющихся эндокринных патологий. В следствие чего ранняя диагностика производится крайне редко. Идентификация заболевания затруднена смешанной картиной проявлений, присущих сразу нескольким патологическим процессам в организме.
Симптомы первичного гиперпаратиреоза
Причины развития первичного гиперпаратиреоза
Первичный гиперпаратиреоз продолжительное время может протекать бессимптомно. В таких случаях он выявляется случайно, когда пациент проходит обследование относительно:
При осмотре врач-эндокринолог может во время пальпации в районе паращитовидных желез обнаружить объёмное уплотнение, аденому. Больной обычно жалуется на:
У женщин в период менопаузы риск проявления патологий суставов увеличивается.
- Язвенной болезни желудочно-кишечного тракта.
- Остеопороза.
- Желчнокаменной болезни.
- Мочекаменной болезни.
При осмотре врач-эндокринолог может во время пальпации в районе паращитовидных желез обнаружить объёмное уплотнение, аденому. Больной обычно жалуется на:
- Быструю утомляемость при незначительных повседневных нагрузках.
- Ноющую головную боль.
- Затруднённую ходьбу (подъём по лестнице, пешие прогулки на большие расстояния, переваливающаяся «утиная» походка, шаткость походки).
- Тревогу.
- Депрессию.
- Нарушение памяти и восприятие информации.
- Эмоциональную лабильность.
- Жажду, которая часто сопровождается мочеиспусканием.
- Судороги в ногах.
- Суставные боли.
- Прерывистый сон.
- Потливость общая и повышенная потливость конечностей.
- Периодическое сильное сердцебиение.
- Деформация суставов.
- Частые переломы трубчатых костей при незначительной нагрузке на сустав или во время движения (срастаются медленно и трудно).
- Ноющие боли в позвоночнике.
- Расшатывание и выпадение зубов.
- Уменьшение роста.
У женщин в период менопаузы риск проявления патологий суставов увеличивается.
Первичные признаки гиперпаратиреоза
- Нарушения опорно-двигательного аппарата (прекращение роста у детей).
- Хронические заболевания почек (отложение солей кальция в почках – песка, мочекаменная болезнь, уремия, нефрокальциноз).
- Нарушение в работе желудочно-кишечного тракта (тошнота, частые желудочные боли, метеоризм, снижение аппетита, кальцинат поджелудочной железы, панкреатит, пептическая язва).
- Артериальная гипертензия (также может наблюдаться атрофия миокарда левого желудочка, утолщение стенок сердца, нарушение проводимости, сердечного ритма).
- Ишимическая болезнь сердца.
- Нейрокогнитивные и психические расстройства.
- Гиперкальциемия (увеличение кальция в крови).
- Острая нехватка витамина D.
- Онкология – 1-5%.
- Наследственность -5%.
- Диффузное увеличение околощитовидных желез (гиперплазия) – 10-15%.
- Солитарная аденома – 80-85%.
- Спорадические заболевания (редковстречаемые инфекционные заболевания) – 90-95%.
Стоит отметить, что при многих онкологических заболевания возникает псевдогиперпаратиреоз. Происходит это из-за того, что некоторые опухоли продуцируют (производят) схожее с паратгормоном вещество.
Гиперпаратиреоз – наиболее часто встречаемая причина гиперкальциемии и возникновения на её фоне злокачественных онкологических заболеваний. Может выступать дополнительным фактором при развитии ожирения, гиперурикемии, нарушении липидного состава крови, осложнением при сахарном диабете II типа.
Классификация гиперпаратиреоза
Клинические рекомендации при первичном гиперпаратиреозе предусматривают хирургическое вмешательство. Оно считается наиболее радикальным и эффективным способом лечения, но для его проведения необходимо наличие абсолютных показателей, именно потому решение о планировании операции принимает хирург-эндокринолог в каждом конкретном случае. В большинстве же случаев на первичной стадии осуществляется консервативное лечение и проводится тактика активного наблюдения.
Курс «Щитовидная железа: болезни и здоровье»
Курс «Щитовидная железа: болезни и здоровье»
Лечение
- Нормокальемическая форма (нПГПТ) – характерно первичной стадии, наблюдается повышение паратгормона на фоне нормальных показателей общего и ионизированного кальция.
- Мягкая форма – присутствуют только нетипичные жалобы, проявление повышенной концентрации кальция в крови и паратгормона, диагностирование умеренно выраженных костных нарушений.
- Манифестная форма – ярка выраженная клиническая картина висцеральных и костных нарушений, возникают гиперкальциемические кризы.
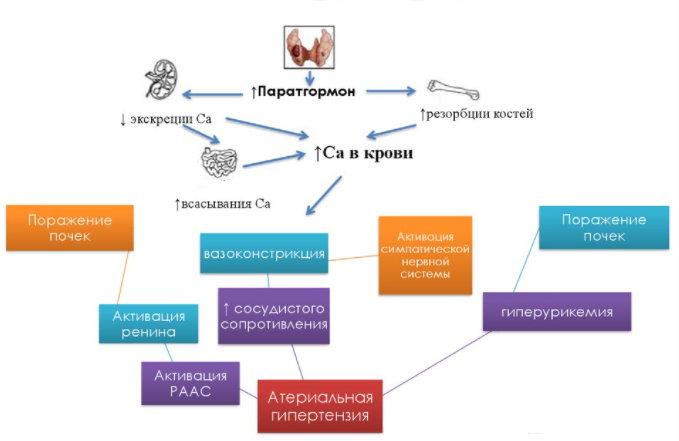
Постановка диагноза основывается только на данных лабораторного обследования!
- Тщательный и детальный сбор анамнеза.
- Анализ крови на уровень общего и ионизированного кальция.
- Ультразвуковое исследование околощитовидных желез.
- Сцинтиграфия.
- Компьютерная томография шеи и средостения с контрастным усилением.
- Позитронно-эмиссионная томография (ПЭТ) – рекомендована в отдельных случаях.
- Рентгеновская денситометрия для количественной оценки минеральной плотности кости
- Рентгенологическая оценку целостности скелета – при подозрении на переломы.
- Лабораторно-инструментальная оценка структуры и функции почек, органов желудочно-кишечного тракта.
Диагностика первичного гиперпаратиреоза
